用于維護被收獲的待移植心臟的設備的制作方法
本發明涉及用于被收獲(harvested)的供體心臟的體外灌注和維護的設備、系統、和方法,并且更具體涉及被收獲的供體心臟的移植適宜性的移植前評估。
背景技術:
心力衰竭侵襲著10%的北美洲人并且是最主要的出院診斷。診斷出心力衰竭就伴隨著與主要的癌癥差不多的生存希望。對于患有心力衰竭的患者來說它們的康復選擇能力有限,實際上極少策略能夠使心臟重新具有活力。對于患有終末期心力衰竭的患者來說心臟移植仍是金標準的治療干預方法,每年都有日益增加的個人被添加到移植等待者名單中。然而,這種維持生命的干預的更加廣泛的應用受可用供者的限制。來自International Society of Heart and Lung Transplantation Registry的數據顯示心臟移植術在合適的供者方面呈下降型(2007,Overall Heart and Adult Heart Transplantation Statistics)。在過去的十年間已經有二百五十八個加拿大人在等待心臟移植的過程中死去(2000-2010;Heart and Stroke Foundation of Canada)。同樣,在美國,僅僅在2010年就有304個患者在等待心臟移植的過程中死去(Organ Procurement and Transplantation Network,US Dept.of Health&Human Services)。這種現象主要是由于適當的器官供者短缺而造成的,并且正在全球范圍內經歷著。
心臟從供者移除并且成功地移植到受者體內最關鍵的是時間。下面的原則總體適用于在從供體移除和移植之間的時間段期間進行最佳的供體心臟保存:(i)最小化細胞腫脹和水腫,(ii)防止細胞內酸中毒,(iii)防止由氧自由基造成的傷害,和(iv)提供在再灌注期間進行高能磷酸化合物和ATP再生的基體。進行移植的供體心臟的兩個主要來源是由于頭部鈍傷或腦內出血引起的腦功能不可逆地喪失、但仍有呼吸并且被劃分為“腦死亡”供體的患者,以及患有循環衰竭死亡并且被稱為“非心跳”供者的患者。
腦死亡器官供者在人工呼吸條件下可維持一延長時間段,用于在他們體內提供相對血液動力學穩定性,直到器官檢索或提取(organ retrieval)時。因此,心臟灌注是不能妥協通融的(uncompromised)并且器官功能性理論上得以維持。然而,腦死亡自身可能會深度影響心臟功能。對腦死亡的體液反應的特征是循環中的兒茶酚胺類顯著升高。對此“兒茶酚胺風暴”的生理學反應包括血管收縮、高血壓和心動過速,所有這些都將增加心肌氧需量。在冠脈循環中,在脈管系統中循環的兒茶酚胺顯著增加的水平導致血管收縮,這繼而損害心肌氧供應并且可能導致心內膜下缺血。在下面的腦死亡中觀察到心肌氧供應和需求之間的這種不平衡是與心臟功能損失密切相關的一個因素(Halejcio-Delophont等人,1998,Increase in myocardial interstitial adenosine and net lactate production in brain-dead pigs:an in vivo microdialysis study.Transplantation 66(10):1278-1284;Halejcio-Delophont等人,1998,Consequences of brain death on coronary blood flow and myocardial metabolism.Transplant Proc.30(6):2840-2841)。腦死亡后發生的結構性心肌損失的特征是肌細胞崩潰、收縮帶壞死、心內膜下大出血、水腫和間質單核細胞浸潤(Baroldi等人,1997,Type and extent of myocardial injury related to brain damage and its significance in heart transplantation:a morphometric study.J.Heart Lung Transplant 16(10):994-1000)。雖然沒有直接心臟損傷,但腦死亡供者通常呈現出降低的心臟功能,并且當前的觀點是只有25%的心臟可從種供者人群恢復用于移植。
已經研發出用于從非心跳供者收獲移植用心臟的明確規定的標準(Kootstra等人,1995,Categories of non-heart-beating donors.Transplant Proc.27(5):2893-2894;Bos,2005,Ethical and legal issues in non-heart-beating organ donation.Transplantation,2005.79(9):p.1143-1147)。非心跳供者具有極少的腦功能但不滿足腦死亡的標準,因此不能合法宣布為腦死亡。在非常清楚患者沒有恢復希望時,醫生和家庭必須一致同意撤走支撐措施。在醫療上,直到這時,非心跳患者通常利用機械強制呼吸以及靜脈注射強心劑或血管加壓藥來支撐。然而,只有單一系統器官出現衰竭(神經系統)的那些可以考慮進行器官捐獻。撤走生命支撐、最常見的是停止機械強制呼吸,之后就是缺氧心臟停搏,然后在允許進行器官獲取之前患者必須保持心搏停止五分鐘。因此,非心跳供者在心臟停搏后必須暴露于可變時長的熱缺血,這可能導致不同程度的器官損傷。然而,在熱缺血持續時間不過長的情況下,從非心跳供者獲得的許多類型的器官,即腎、肝、肺,在移植后能夠恢復功能的成功率與從腦死亡的心跳供者移植器官的情況差不多。
已經研發出許多灌注設備、系統和方法用于所收獲的器官的體外維護和運輸。多數采用低溫環境來降低器官新陳代謝,降低器官能量需求,延遲高能磷酸鹽儲備消耗,延遲乳酸積累,以及減緩與中斷充氧血的供應有關的形態和功能退化。在這些系統中,所收獲的器官通常被灌注包含低溫的抗氧化劑和丙酮酸鹽的防腐溶液來維持它們的生理學功能。然而,已經發現在脈沖式加壓的低溫系統中、在所收獲的器官的延長維護期間引起了自由基和催化酶的量的增加。在這種系統中的波動的灌注壓力可能會通過沖刷掉它們的血管內皮細胞襯里而損壞這些器官以及使下面的組織受傷。此外,所收獲的器官將洗提增加細胞內的、內皮的和薄膜成分的量,導致它們進一步生理虛弱。
這些領域的技術人員已經認識到了低溫設備、系統和方法的缺點,并且研發出可替代的設備、系統和方法用于將所收獲的器官保存和維護在約25℃至約35℃范圍內的溫度,通常稱為“常溫”溫度。常溫系統典型地利用以下述中的一種或多種增補的基于Viaspan配方的灌注液:作為蛋白質和膠體源的血清白蛋白,用于增強生活力和細胞功能的微量元素,用于氧化磷酸化支撐的丙酮酸鹽和腺苷,作為附著因子的鐵傳遞蛋白;用于新陳代謝支撐的胰島素和糖,用于清除有毒自由基以及浸透源的谷胱甘肽,作為浸透源的環式糊精,清除劑,以及細胞附著和生長因子的增效劑,用于微脈管新陳代謝支撐的高Mg++濃度,用于生長因子強化和止血的黏多糖,以及內皮生長因子(Viaspan包括乳糖酸鉀,KH2PO4,MgSO4,蜜三糖,腺苷,谷胱甘肽,別嘌呤醇,和羥乙基淀粉代血漿)。其它常溫灌注液已經被研發出來并且被使用(Muhlbacher等人,1999,Preservation solutions for transplantation.Transplant Proc.31(5):2069-2070)。雖然在常溫系統中所收獲的腎和肝可被維持超過十二小時,但很顯然地,所收獲的心臟被脈沖式灌注常溫浸泡、維護超過12小時會導致心臟的生理學功能退化和不可逆的變虛弱。使用常溫、連續脈沖式灌注系統進行所收獲的心臟的維護的另一不利因素是從供者切除心臟、將其安裝在常溫灌注系統內、然后開始和穩定化灌注過程所需的時間。在被切除的心臟被穩定之后,其生理學功能即被確定,并且如果滿足移植條件的話,則盡可能快地將切除的心臟運輸到移植設施。
當前的技術采用閉塞式滾子泵將灌注液液流供應到離體(isolated)的主動脈根內。利用此方法,如果沒有顯著升高的收縮應力,心臟就不能抵抗泵而噴射。此外,當前市場上沒有除提供被切除心臟的新陳代謝評估之外還允許對右和左心室進行心臟收縮和心臟舒張功能的綜合性評估的裝置。
技術實現要素:
本公開涉及用于維護和監控被切除供體心臟的生理學功能的設備、系統、和方法。
本設備包括將切除的心臟接收并且浸沒在不斷循環的灌注液中的第一部件,包括用于調節灌注液的溫度和氧含量的裝置的第二部件,包括非閉塞性離心泵用于在保存模式中將灌注液泵送到被切除的心臟的離體大動脈根內并且用于在工作/評估模式中對射血提供非閉塞性阻力(后負荷)的第三部件,以及包括非閉塞性離心泵用于在工作/評估模式中提供被切除的心臟的填充(前負荷)的第四部件。通過將泵定位在心臟下面,與泵的非閉塞性特性相結合,在心肌功能不良或心律失常的情況下提供被切除的心臟的緊縮。在當前的設計中,避免了需要重力作為向被切除心臟提供前負荷或后負荷的能量源,從而允許本公開設備的緊湊、便攜式設計。
本系統總體上包括安裝被切除心臟的設備,其中該設備與下述互連:(i)灌注液泵送系統,(ii)用于監控至和從被安裝心臟的主動脈、肺動脈、肺靜脈和下腔靜脈的灌注液液流的流量傳感器,(iii)可與被切除心臟互連的ECG設備,和(vv)使被切除心臟與利用獨立于載荷的指數和依附于載荷的指數來監控被切除心臟的生理學功能的儀器互連的探針。
附圖說明
下面結合對附圖的參考來描述本發明,圖中:
圖1是根據本公開的一個實施例的用于所收獲的供體心臟的示例性維護設備的示意圖;和
圖2是本公開的所收獲的供體心臟維護設備的起搏器,ECG監控,和除顫器部件的示例性實施例的局部放大圖。
具體實施方式
除非以其它方式指出,在這里使用的所有技術和科學術語具有與本發明所屬領域內的普通技術人員通常理解的相同的含義。為了使在這里描述的本發明能夠得到完全的理解,提供了下面的術語和定義。
詞語“包括”或其變異詞應理解為隱含包括所指出的整數或整數組但不排除任何其它整數或整數組。
術語“大于”和“約”是指在給定值或范圍的20%內,優選10%內,并且更優選5%內。
如在這里所使用的術語“調整(modulate)”是指通過增大到該裝置的信號以最大該裝置的輸出或通過減小到該裝置的信號以減小該裝置的輸出,來調節該裝置的操作。
術語“后負荷”是指心臟腔為了收縮而產生的平均張力。也可以理解為心臟要噴射血而必須克服的“載荷”。因此,后負荷是大動脈的大血管順應性、波反射和小血管阻力(左心室后負荷)或類似肺動脈參數(右心室后負荷)的結果。
術語“前負荷”是指單一心肌肌細胞在收縮前的伸張并且因此與肌小節長度有關。因為肌小節長度在在完整的心臟中不能確定,所以使用前負荷的其它指標、比如心室舒張末期容積或壓力。作為例子,在靜脈血回流增加時前負荷增大。
術語“心肌細胞”是指心肌肌肉細胞。
術語“血搏出量”(SV)是指在單一收縮過程中由右/左心室噴射的血量。它是舒張期末容積(EDV)和收縮末期容量(ESV)的差。從數學上講,SV=EDV-ESV。血搏出量受前負荷、后負荷和收縮力(縮小力)的影響。在正常的心臟中,SV不太受后負荷影響,而在衰竭的心臟中SV對后負荷的變化非常敏感。
術語“每搏作功”(SW)是指左或右心室分別為了向主動脈或肺動脈噴射血搏出量而所做的功。由壓力/容積環封閉的面積是心室每搏作功的量度,其是血搏出量和平均大動脈或肺動脈壓力(后負荷)的積,取決于所考慮的是左心室還是右心室。
術語“射血分數”(EF)是指在每次收縮過程中被噴出心室的舒張末期容積的分數。從數學上講,EF=SV/EDV。健康心室的射血分數通常大于0.55。低EF一般表示收縮功能障礙并且嚴重的心力衰竭可能導致EF低于0.2。EF還用作心臟的收縮力(縮小力)的臨床指示。增大收縮力導致EF增大,而減小收縮力則減小EF。
術語“收縮末期壓力-容量關系”(ESPVR)說明的是在任一給定左心室容積下左心室所能夠產生的最大壓力,或者可選地,在任一給定右心室容積下右心室所能夠產生的最大壓力。這意味著,對于任一給定收縮狀態,PV環都不能跨過限定ESPVR的線。ESPVR的斜率(Ees)代表收縮末彈性,其提供心肌收縮性指數。ESPVR對前負荷、后負荷和心率的變化相對不敏感。這使其成為優于諸如射血分數、心排血量和每搏輸出量的其它動力參數,的改進的收縮功能的指標。此ESPVR隨著收縮力(縮小力)增大而變陡并且向左移位。此ESPVR隨著收縮力(縮小力)減小而變平坦并且向右移位。
術語“前負荷補充搏功關系”(PRSW)是心肌收縮力的量度,是SW和EDV之間的線性關系。
術語“壓力-容積面積”(PVA)是指心室收縮產生的總機械能。這等于被包含在PV環內的每搏作功(SW)和彈性勢能(PE)的和。從數學上來講,PVA=PE+SW。
術語“Langendorff灌注”是指經由主動脈以相反的方式用富含營養的氧合液灌注被切除心臟的方法。向后的壓力致使主動脈瓣關閉從而迫使溶液進入通常向心臟組織供血的冠狀血管內。這向心臟肌肉供給營養和氧,允許其在從動物身上去除之后繼續跳動若干小時。
如這里所使用的術語“工作心臟”是指通過經由左心房進行的心室充盈而對被切除心臟進行的臨床體外冠狀動脈灌注,以及通過心臟的收縮功能和規律的心律驅動的、從左心室經由主動脈的噴射。被切除心臟通過套管附接到Langendoff準備中的灌注液存儲器和循環泵。在“工作心臟”模式下,灌注液通過被切除心臟的流動在與Langendoff灌注期間灌注液流動相反的方向上。
術語“缺血”指的是當血流和氧被阻止到達心臟時發生的情況。
如這里所使用的術語“導管”是指管道和/或套管。
本公開有關于一種將被切除心臟保持在持續的Langendorff灌注環境下直到移植的設備、系統和方法。本設備和系統是可以傳授的,并且可與用于監控被切除心臟的生理學環境和功能的心臟監控設備和微處理器共同操作。
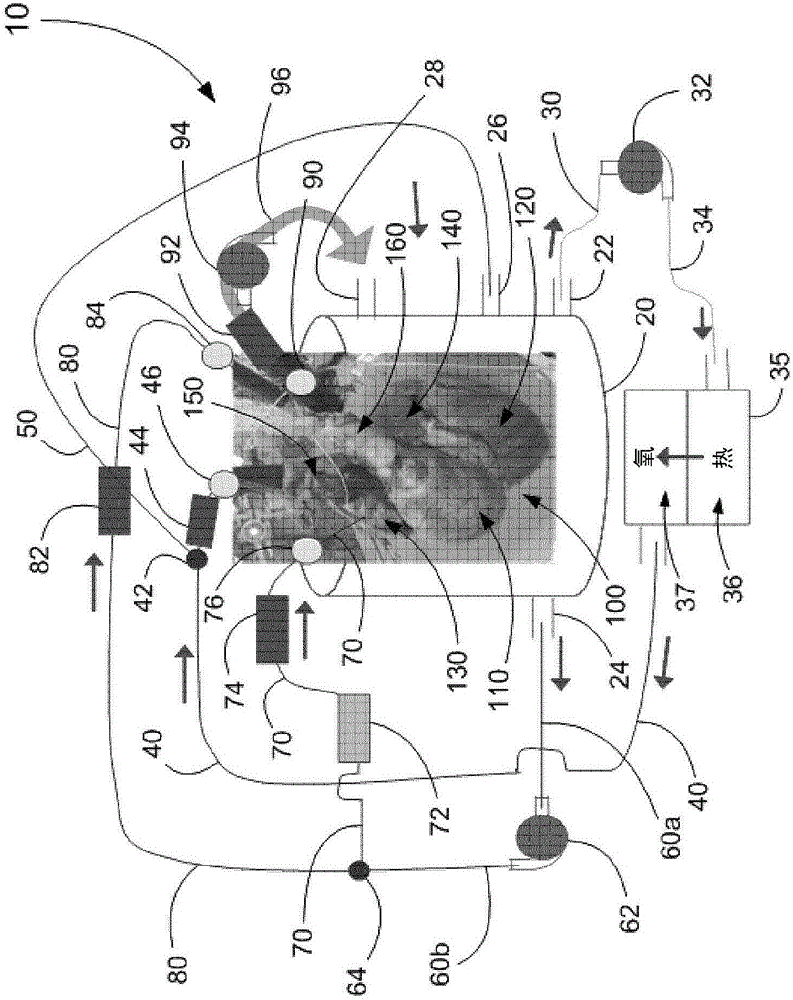
本公開的一個實施例有關于一種用于將被切除心臟接收和保持在持續的Langendorff灌注環境下直到移植的示例性模塊式設備。此示例性設備包括兩個模塊。第一模塊包括硬殼存儲器,在這里也稱為存儲器,用于將被切除心臟容納于其中,用適當的灌注液溶液持續浸泡。在硬殼存儲器內,被切除心臟安裝在架子上并且被浸沒。硬殼存儲器被提供有四個端口(即兩個出口端口和兩個進入端口),它們被已經與被切除心臟的右心房、左心房、主動脈和肺動脈互聯的導管可密封地接合。第二模塊是包括下述的灌注液調溫設備:(i)用于加熱灌注液溶液并且將其保持在用戶指定溫度(通常被稱為正常溫度)的熱交換器,和(ii)用于將灌注液溶液中的溶解氧水平保持在95%飽和度以上并且通過添加二氧化碳而保持PH平滑的充氧器。這兩個模塊通過可與泵、比如離心泵相接合的導管基礎結構互連。合適的離心泵的例子是離心泵(ROTAFLOW是Maquet Cardiopulmonary AG Corp.,Hirrlingen,Fed.Rep.Ger.的注冊商標),Medtronic的離心血泵BIO-PUMP是Medtronics Bio-Medicus Inc.,Minnetonka,MN,USA的注冊商標),Sorin的RevOlution 5 blood pump(Sorin Group USA,Arvada,CO,USA)。操作過程中,離心泵將來自第一模塊(即硬殼存儲器)的恒定的灌注液液流提供至第二模塊(即灌注液調溫設備)。第一模塊另外被提供有用于接收來自心臟監控設備的引線的端口,用于接合被切除心臟上和/或中的特定部位。每個模塊可被進行單獨的組裝和制備以與多個單元一起使用,從而以便根據需要快速組裝和配置該設備,以接收和維持被切除心臟。
根據本公開的一個實施例的示例性設備10在圖1中公開了。該設備包括:(i)第一部件,其是容納著可拆除支撐(未示出)的硬殼存儲器20,所述可拆除支撐用于在其上和其中安裝被切除心臟100,和(ii)第二部件,其是包括熱交換器36和充氧器37的灌注液調溫裝置35。硬殼存儲器20可另外具有用于監控硬殼存儲器20中的灌注液水平的水平傳感器(未示出)。這兩個部件通過第一導管基礎結構互連,所述第一導管基礎結構包括:(i)出口線30,出口線30在一端與設置在硬殼存儲器20的底部附近的端口22可密封地連接,并且在其另一端與第一離心泵32的入口可密封地連接。第一離心泵32的出口與線34可密封地連接,線34與通向灌注液調溫裝置35的熱交換器36的入口可密封地連接。線40與來自灌注液調溫裝置35的充氧器37的出口可密封地連接。線40的另一端與Y-接頭42可密封地連接,Y-接頭42使來自灌注液調溫裝置35的經調溫的灌注液的液流的一部分轉向到凈化線50內,凈化線50與設置在硬殼存儲器20上的第一進入端口26可密封地連接。灌注液調溫裝置35的液流的剩余部分通過Y-接頭42轉向到與集成壓力端口46互連的流量傳感器44內,所述集成的壓力端口46可夾鎖(clampable)到被收獲心臟的主動脈150內。操作過程中,流量傳感器44測量從灌注液調溫裝置35進入主動脈150的經調溫的灌注液的大動脈流。從硬殼存儲器20出來進入灌注液調溫裝置35的灌注液通過在熱交換器36中加熱而調節至從約20℃至約37℃范圍的常溫,然后在流到線40內之前通過充氧器37充氧,再傳送到主動脈150內。主動脈150中的舒張壓可被指定,并且通過計算機控制反饋精細(tightly)調節,來調整離心泵32。在評估模式期間,隨著向左心房內供應液流,心臟將灌注液向回噴射通過線40,同時離心泵32提供阻力(后負荷)。以這種方式,心臟能夠抵抗著通過來自離心泵32的灌注液的液流傳送的后負荷壓力而跳動。
第二導管基礎結構包括線60a,線60a在一端與設置在硬殼存儲器20底部附近的第二出口端口24可密封地連接,并且在其另一端與進入第二離心泵62的入口可密封地連接。第二離心泵62的出口與終止于Y-接頭64的線60b可密封地連接。Y-接頭64將加壓后的灌注液液流分到兩個線70,80內。線70首先與阻斷鉗夾72、其次與流量傳感器74、然后與集成壓力端口76互連。線70的終端可插入所收獲的心臟100的右心房130內。應注意阻斷鉗夾72優選是伺服致動的局部阻斷鉗夾,其可變化的狀態使得能夠調節進入右心房130內的灌注液的流速,并且因此還能夠用于調節被傳遞至所收獲心臟100的壓力。線80首先與流量傳感器82、然后與集成壓力端口84互連。線80的終端可插入被收獲心臟100的左心房140內。應注意線70,80另外被提供有氣泡檢測器(未示出)。在評估模式期間,泵62將灌注液液流從壓力端口84,76供應到反饋環下面的右心房和左心房(前負荷壓力)內,同時進入右心房和左心房的不同液流控制通過鉗夾72的調節來提供。在例如由于心律失常或心臟功能不良而引起心臟過量增壓的情況下,來自泵62的灌注液液流被減少,從而通過使灌注液被動地向回逆行流經泵62而允許發生心臟減壓。
第三導管基礎結構包括可夾鎖到被收獲心臟100的肺動脈160上的線96。線96依次與壓力端口90、流量傳感器92、和第三離心泵94可密封地連接。線96的終端與設置在硬殼存儲器20上的第二進入端口28可密封地連接。泵94通過參考來自壓力端口90的反饋、對泵94進行計算機控制的調整來為右心室提供阻力(后負荷壓力)。
圖2示意出在本公開的示例性設備中的、用于在存儲和運輸期間的功能條件下維持所收獲的心臟的示例性監控和維護裝置。來自ECG監控裝置170的引線172例如與被收獲心臟100的右心室110和左心室120可接合,用于監控被收獲心臟100的電活動。可選地,ECG引線可被一體地引入到硬殼存儲器20的壁內。來自雙腔起搏器190的引線192與被收獲心臟100的右心房130和右心室110可接合。雖然雙腔起搏器與本公開的設備10一起使用是首選的,但用具有與右心房或右心室可接合的單一引線的單腔起搏器來替代也是可選的。兩個除顫器墊184被以彼此面對的方式一體地設置在硬殼存儲器20的內表面上,并且通過引線182連接到除顫器。ECG監控裝置170,起搏器190和除顫器180可安裝在一支撐上,該支撐被提供(未示出)為硬殼存儲器20的一體部件。可選地,ECG監控裝置170,起搏器190和除顫器180可被一體地引入到運輸容器的外殼內,所述運輸容器被配置為在其中接收硬殼存儲器20。
一旦被切除心臟100被安裝到可拆除支撐上并且被放置在硬殼存儲器20內,線40的終端即被夾鎖到主動脈150內,線70被插入右心房130內,線80被插入左心房140內,并且線96被夾鎖到肺動脈160內。這樣,適當的灌注液,比如全血、用檸檬酸鹽和/或磷酸鹽和/或葡萄糖修改(amend)的全血、修改的克雷布斯液、Viaspan、修改的Viaspan溶液等,被添加到硬殼存儲器20內,直到心臟100被完全浸沒。應注意硬殼存儲器20可另外被提供有水平傳感器(未示出)和灌注液(未示出)的補償供應以根據需要傳送到硬殼存儲器20,以便在本公開的設備中在存儲和運輸期間被切除心臟100保持完全浸沒。
當處于操作過程中時,泵32持續地從硬殼存儲器20從出口端口22抽取灌注液到線30內、到灌注液調溫裝置35內,其中灌注液通過被加熱到常溫溫度而進行調溫,然后被充氧。經調溫和加壓調溫的灌注液被輸送到Y-接頭42,Y-接頭42將經調溫的灌注液的一部分轉向到凈化線50內,用于通過進入端口26輸送回到硬殼存儲器20內,在這里它圍繞著心臟100循環并且浸泡心臟100。經加壓調溫的灌注液的剩余液流被通過流量傳感器44和集成的壓力端口46傳送到主動脈150內。應注意當被切除心臟100安裝在組裝設備10中時凈化線50被定位在組裝設備10中的最高點,以便被心臟噴射出的任何空氣能夠立即經由凈化線50流出并且回到硬殼存儲器20。
前負荷離心泵62將灌注液從硬殼存儲器通過出口端口24抽取出來進入線60b然后將灌注液推至Y-接頭64,在那里液流被分成兩條線70,80。灌注液被推動通過線70、通過計算機控制的伺服致動的局部阻斷鉗夾72、流量傳感器74、和集成壓力端口76到達右心房130內。伺服致動的局部阻斷鉗夾72的可變狀態使得進入右心房130的灌注液流速能夠得到精確調節。并行地,灌注液被推動通過線80、通過流量傳感器82和集成的壓力端口84進入左心房140。
流入主動脈150,右心房130,和左心房120內的加壓灌注液流入右心室140內,然后通過肺動脈160流出進入線96,首選通過集成的壓力端口90、然后通過流量計92、接著通過后負荷離心泵94,用于調節右心室后負荷壓力(該壓力通過流量計92進行測量),最后通過入口端口28回到硬殼存儲器20。經由線40進入主動脈150的經調溫灌注液的加壓液流通過離心泵32供應并且被大動脈流量傳感器44監控。進入主動脈150然后流出肺動脈160的經調溫的灌注液的加壓液流使心臟100維持在Langendorff離體根灌注狀態。為了在工作模式中維持和評估心臟的功能,需要對前負荷進行精確調節。因此連接到右心房和左心房的線70,80分別包括3/8"管道并且接收來自前負荷泵62的灌注液的加壓液流。右心房液流壓力通過流量傳感器74監控而左心房液流壓力通過流量傳感器82監控。計算機控制的伺服致動的局部阻斷鉗夾72使得到右心房130和左心房140的灌注液的速率、以及因此被施加到接收腔的壓力能夠得到精確控制。流量計44,74,82,92和集成的壓力點46,76,84,90可連接到計算機并且與其通信用于持續監控和整合流速和壓力,以能夠實現持續地評估心臟功能,即右心室每搏動功和左心室每搏動功,同時改變對灌注液液流的阻力(即,后負荷)。應注意,在灌注開始之前灌注液中的血細胞比容,Ca++,K+,NaHCO3,Na+,pO2,CO2,和葡萄糖的水平必須得到平衡。在使用血庫CPD供者血的情況下,混亂的(deranged)K+和Ca++濃度可能不允許自我平衡的穩態(homeostatic prime)。這可以通過使用林格氏液作為沖洗劑進行血液過濾來調節。理想地,所有這些值都應該在正常生理學范圍內開始,并且應該通過在線連續血氣分析監控。灌注液的首要目的是避免導致組織水腫和維持離子均衡以保持心肌功能。
本公開的另一示例性實施例涉及一支撐,該支撐用于在其上安裝和從其上拆卸模塊和泵。該支撐可另外具有安裝座,用于安裝心臟監控設備和/或計算機設備和/或用于顯示被切除心臟的生理學環境和功能的監控器。該支撐可以是安裝在輪子上的支架系統,以便該設備能夠在醫療設施內運輸,例如,在外科手術室、分段運輸間、裝配間和拆卸間之間。該支撐可以是具有兩個相對側壁并且另外兩側上具有開口門的柜體。可選地,該支撐可以是這樣的柜體,其三個固定的側壁是對置設置的壁并且具帶開口門的一側。這些側壁和門可被絕緣和/或帶襯墊。該支撐可被配置為通過車輛或飛機運輸。
本公開的另一示例性實施例涉及一種用于接收、灌注和維持和評估被切除的供體心臟的系統。該系統總體上包括與下述互連的上述設備:(i)灌注液-處理系統,(ii)灌注液泵送系統,(iii)用于監控至和從被安裝心臟的主動脈、右心房、左心房和肺動脈腔靜脈的灌注液液流的流量傳感器,(iv)可與被安裝心臟互連的ECG設備,(v)可與被安裝心臟互連的起搏器,(vi)可與一對除顫器墊互連的除顫器,所述一對除顫器墊和該設備的硬殼存儲器部件的內表面是一體的,和(vii)可使被切除心臟與利用獨立于載荷的指數和依附于載荷的指數來監控心臟的生理學功能的儀器互連的探針。適當的灌注液-處理系統的例子是通常用于冠狀動脈架橋外科手術的體外循環機。
本公開的設備、系統和方法的示例性用法總體上包括灌注液的選擇、準備和平衡的步驟,通過如下設置系統的步驟:使灌注液-處理系統和帶有套管的雙向灌注液泵送系統與互連,其中所述套管隨后被與所述接收、維持和評估用設備的蓋上的適當端口互連,為該互連的系統填裝灌注液的步驟,將被切除心臟安裝到設有該設備的支撐上的步驟,以及然后將適當的套管安裝到該心臟的主動脈、肺動脈、肺靜脈和腔靜脈內的步驟,從心臟和套管內排出(express)空氣的步驟,以及在從約25℃至約35℃范圍的常溫下開始Langendorff灌注的步驟。
- 還沒有人留言評論。精彩留言會獲得點贊!